Grundlagen der Brustimplantat-Entfernung
Die Entfernung von Brustimplantaten bleibt für viele Frauen eine bedeutende Entscheidung, die oft durch gesundheitliche oder ästhetische Gründe angetrieben wird. In der Regel ist die operative Entfernung notwendig, wenn Komplikationen auftreten, oder wenn sich die persönlichen Wünsche bezüglich der Brustform verändern. Zu den häufigsten Gründen zählen Capsular-Kontrakturen, chronische Schmerzen, Infektionen oder die Unsicherheit über mögliche Langzeitfolgen. Bei brustchirurg.com finden Patientinnen umfassende Informationen zu den besten Vorgehensweisen bei der Implantat-Entfernung und zur Unterstützung durch die AOK.
Die Entscheidung zur Entfernung sollte stets in Absprache mit einem erfahrenen Facharzt getroffen werden. Dabei steht die individuelle medizinische Situation im Vordergrund, um die beste Lösung für den jeweiligen Fall zu finden. Alternativ zur Komplettentfernung ist in manchen Fällen auch eine Austausch-Operation möglich, bei der alte Implantate durch neue ersetzt werden. Sollte die Entfernung medizinisch notwendig sein, sind die Chancen auf eine Erstattung durch die gesetzliche Krankenversicherung wie die AOK grundsätzlich gegeben.
Voraussetzungen für die Kostenübernahme durch die AOK
Die AOK übernimmt die Kosten für die Entfernung von Brustimplantaten in der Regel dann, wenn medizinische Gründe vorliegen. Dazu zählen unter anderem komplikationsbehaftete Implantate, schmerzhafte Kontrakturen oder gesundheitliche Risiken, die durch die Implantate verursacht werden. Voraussetzung ist, dass die Operation medizinisch notwendig ist und ein entsprechender ärztlicher Nachweis vorliegt. Zudem ist die vorherige Prüfung durch einen Facharzt, der die Indikation ausdrücklich bestätigt, notwendig.
Bei der Beantragung der Kostenübernahme empfiehlt es sich, frühzeitig mit der Krankenkasse Kontakt aufzunehmen. Wichtig sind dabei alle medizinischen Unterlagen, insbesondere die Gutachten des Arztes sowie eine ausführliche Begründung für die Notwendigkeit der Entfernung. Die AOK prüft anschließend individuell, ob die Voraussetzungen für eine Erstattung erfüllt sind. Dabei ist eine enge Zusammenarbeit zwischen Patientin, Arzt und Krankenkasse entscheidend, um eine schnelle Bearbeitung zu gewährleisten.
Es empfiehlt sich, bereits im Vorfeld alle relevanten Unterlagen strukturiert bereitzuhalten. Dies erleichtert die schnelle Entscheidung seitens der AOK und sorgt für eine bessere Planung der Behandlung. Da die gesetzlichen Vorgaben regelmäßig angepasst werden, sollte man sich stets aktuell informieren, um keine Fristen oder Formalitäten zu verpassen.
Voraussetzungen für die Kostenübernahme durch die AOK
Die Übernahme der Kosten für die Entfernung von Brustimplantaten durch die AOK ist in Österreich streng geregelt und hängt grundsätzlich von den medizinischen Indikationen ab. Für eine Kostenübernahme müssen bestimmte Voraussetzungen erfüllt sein, die eine medizinische Notwendigkeit eindeutig belegen. Dazu zählt, dass die Implantate Komplikationen verursachen, die behandelbar sind, sowie die festgestellten Risiken für die Gesundheit der Patientin. Zu den häufig anerkannten Gründen zählen chronische Schmerzen, Capsular-Kontrakturen, Infektionen oder das Fortschreiten alternder Implantate mit möglichen serumübergreifenden Risiken.
Ein wichtiger Schritt ist die ärztliche Dokumentation: Der Facharzt muss eine ausführliche Begründung für die Notwendigkeit der Operation vorlegen, inklusive ausführlicher Untersuchungsergebnisse und Diagnoseberichte. Die AOK prüft diese Unterlagen sorgfältig und entscheidet anhand der aktuellen Richtlinien, ob die Operation medizinisch notwendig ist und somit eine Kostenübernahme gerechtfertigt werden kann.
Die frühzeitige Einbindung des behandelnden Arztes sowie eine ausführliche und vollständige Dokumentation erleichtern den Genehmigungsprozess deutlich. Für den Antrag sollten alle relevanten Befunde, Gutachten und ggf. Bildmaterial vorbereitet werden. Zusätzlich ist es hilfreich, die potenziellen Gesundheitsrisiken und die positiven Effekte der Entfernung klar darzulegen, um den medizinischen Nutzen zu unterstreichen.

Die rechtliche Grundlage für die Kostenübernahme sind die österreichischen Sozialversicherungsbestimmungen, die eine Kostenübernahme für medizinisch indizierte Eingriffe vorsehen. Diese Regelung schützt Patientinnen vor unvorhergesehenen finanziellen Belastungen und gewährleistet eine objektive Prüfung durch die Krankenkasse. Es lohnt sich, frühzeitig alle Unterlagen bei der AOK einzureichen, um Verzögerungen im Genehmigungsprozess zu vermeiden und eine schnelle Behandlung zu ermöglichen.
Anmeldung und Ablauf der Kostenübernahme bei der AOK
Der Antragsprozess beginnt mit einer umfassenden ärztlichen Untersuchung, die den medizinischen Bedarf bestätigt. Nach der Untersuchung erstellt der Arzt ein Gutachten, das die Notwendigkeit der Implantat-Entfernung ausführlich begründet. Diese Unterlagen werden zusammen mit einem Antrag bei der AOK eingereicht.
Im nächsten Schritt prüft die AOK den Antrag auf basis der medizinischen Unterlagen. Dabei wird bewertet, ob die vorliegenden Diagnosen, Befunde und ärztlichen Empfehlungen den gesetzlichen Vorgaben entsprechen. Es ist ratsam, alle Dokumente in Kopie sowie eine ausführliche Begründung für die Operation beizufügen, um den Antragsprozess zu beschleunigen.
Nach positiver Prüfung erfolgt die Genehmigung der Kostenübernahme. Das medizinische Team plant anschließend die Operation entsprechend der Richtlinien der Krankenkasse und informiert die Patientin über den weiteren Ablauf. Während dieses Prozesses ist eine offene Kommunikation mit der Krankenkasse entscheidend, um etwaige Unklarheiten schnell zu klären.

Wichtig ist, die Genehmigung vor dem Eingriff einzuholen, da eine nachträgliche Kostenübernahme in der Regel nicht möglich ist. Die Patientin sollte alle Schritte sorgfältig dokumentieren und bei Rückfragen stets den Kontakt zur AOK halten, um Missverständnisse zu vermeiden und eine reibungslose Abwicklung sicherzustellen.
Untersuchungen und Diagnostik vor der Entfernung
Vor der eigentlichen Operation zur Entfernung der Brustimplantate ist eine gründliche diagnostische Abklärung unerlässlich. Diese Untersuchungen dienen dazu, den genauen Zustand der Implantate sowie mögliche begleitende Komplikationen zu erfassen. Zu den wichtigsten diagnostischen Schritten zählen hochauflösende Bildgebungsverfahren wie die Ultraschalluntersuchung und die Magnetresonanztomographie (MRT). Diese Techniken ermöglichen es dem Arzt, die Position, Integrität und etwaige Veränderungen an den Implantaten genau zu beurteilen, beispielsweise Risse, Platzen oder das Auftreten einer Kapselfibrose.
Zusätzlich werden eine klinische Untersuchung, eine detaillierte Anamnese sowie eine ausführliche Besprechung der Beschwerden und Wünsche der Patientin durchgeführt. Das Ziel ist, die individuelle Situation optimal zu erfassen und die geeignete Operationsmethode festzulegen. Dabei werden auch mögliche Risiken, die aus vorliegenden Begleiterkrankungen resultieren, sowie die Erwartungen der Patientin berücksichtigt.

Diese Untersuchungen sind nicht nur für die Operationsplanung essenziell, sondern auch notwendig, um eine Kostenübernahme durch die Krankenversicherung zu beantragen. Das Ergebnis der Diagnostik liefert die Grundlage für die medizinische Indikation, die bei der Beantragung der AOK anzugeben ist, und beeinflusst letztlich die Erfolgsaussichten sowie die postoperative Prognose.
Operative Methoden zur Brustimplantat-Entfernung
Die Wahl der operativen Technik hängt maßgeblich von der Beschaffenheit der Implantate, der Art der Indikation sowie den ästhetischen Wünschen der Patientin ab. Grundsätzlich gibt es mehrere bewährte Methoden, deren Einsatz je nach Situation variiert. In den meisten Fällen erfolgt eine sogenannte en-bloc-Entfernung, bei der das Implantat samt Kapsel in einem Stück entfernt wird. Diese Methode ist besonders dann indiziert, wenn eine Kapselfibrose vorliegt oder ein implantatbedingtes Risiko besteht.
Alternativ kann bei unkomplizierten Fällen eine sogenannte subkutane Entfernung genügt, bei der das Implantat durch einen Schnitt im Brustansatz entfernt wird. Diese minimalinvasive Technik verursacht in der Regel weniger Gewebeschädigung und führt zu einer schnelleren Heilung. In Fällen, in denen das Implantat bereits durchgerissen ist oder die Kapselfibrose ausgeprägt ist, kann eine ausgefeilte Schächtechnologie notwendig sein, um Gewebe und Implantate sicher zu entfernen.
Bei der Wahl der Methode wird auch die individuelle Anatomie der Patientin berücksichtigt, um postoperative Narbenbildung, Gewebeveränderungen oder die Brustkontur optimal zu gestalten. Dabei ist die Zusammenarbeit mit erfahrenen Fachärzten essenziell, um das bestmögliche ästhetische Ergebnis bei gleichzeitig höchster Sicherheit zu erzielen.

Die genaue Planung und Durchführung der Operation erfordert eine individuelle Beratung und eine verständliche Aufklärung durch den Facharzt. So können Unsicherheiten abgebaut und realistische Erwartungen an das Ergebnis gesetzt werden. Zudem profitieren Patientinnen von einem ausführlichen Informationsaustausch sowie der Gewissheit, dass die Entfernung nach modernsten medizinischen Standards erfolgt.
Auch wenn die Operation meist ambulant oder als Kurzzeitkrankenhausaufenthalt durchgeführt wird, ist eine gründliche Nachsorgeplanung notwendig, um Komplikationen frühzeitig zu erkennen und zu behandeln. Die Wahl der Methode beeinflusst auch die postoperative Heilungszeit, die bei sorgfältiger Betreuung und adäquater Pflege meist zügig verläuft.

Die Entscheidung für die passende operative Technik sollte immer in enger Absprache mit einem Spezialisten getroffen werden. Fachärzte, die auf Brustchirurgie spezialisiert sind, können die individuell beste Methode empfehlen,Um die Risiken zu minimieren und das ästhetische Ergebnis zu optimieren.
Medizinische Indikationen für die Implantat-Entfernung
Die Entscheidung zur Entfernung von Brustimplantaten wird meist durch konkrete medizinische Indikationen bestätigt. Hierzu gehören vor allem Komplikationen wie die Entwicklung einer Kapselfibrose, die zu erheblichen Schmerzen und Verformungen der Brust führt. Auch wiederholte Infektionen, Risse im Implantat oder das plötzliche Durchdringen des Gewebes sowie allergische Reaktionen auf Bestandteile der Implantate zählen zu den wichtigsten Gründen, die den medizinischen Bedarf rechtfertigen. Zudem müssen bei Verdacht auf Gesundheitsrisiken, beispielsweise durch serumübergreifende Risiken oder sichtbare Veränderungen der Bruststruktur, fachärztlich abgeklärt werden.
Es ist entscheidend, dass diese Gründe durch eine umfassende Diagnostik belegt werden, um eine klare medizinische Indikation zur Entfernung zu erhärten. Hierbei kommt eine Kombination aus bildgebenden Verfahren, klinischer Untersuchung und ausführlicher Anamnese zum Einsatz. Nur bei Vorliegen dieser klaren Indikationen besteht Aussicht auf eine Kostenübernahme durch die AOK, sofern alle formalen Voraussetzungen erfüllt sind.
Gehen Patientinnen gesundheitliche Beschwerden wie chronische Schmerzen, schmerzhafte Kontrakturen oder wiederkehrende Infektionen voraus, sollten diese in der Dokumentation der Fachärzte deutlich nachvollzogen werden. Diese medizinischen Befunde bilden die Grundlage für die Beantragung der Kostenübernahme bei der AOK und sichern die professionelle Grundlage für den weiteren Behandlungsweg.
Untersuchungen und Diagnostik vor der Entfernung
Vor der Operation ist eine ausführliche Diagnostik notwendig, um die individuelle Situation der Patientin detailliert zu erfassen. Dabei spielen bildgebende Verfahren wie Ultraschall und Magnetresonanztomographie (MRT) eine zentrale Rolle. Sie erlauben dem Arzt, die genaue Lage, Integrität sowie etwaige Veränderungen am Implantat zu beurteilen. Besonders Risse, Risse im Silikonkern oder das Vorhandensein einer Kapselfibrose lassen sich so effektiv feststellen.
Zusätzlich erfolgt eine klinische Untersuchung, um den allgemeinen Gesundheitsstatus sowie lokale Veränderungen und Beschwerden zu dokumentieren. Wichtig ist auch die Einschätzung der Gewebeintegrität sowie die Bewertung der Narben- und Gewebeheilung. Diese technische und klinische Diagnostik bildet die Basis für die Wahl der geeigneten Operationsmethode.
Nicht weniger bedeutsam ist die umfangreiche Anamnese, in der Beschwerden, bisherige Operationen und individuelle Erwartungen der Patientin erfasst werden. So stellt der Arzt sicher, dass die Operation optimal geplant und durchgeführt werden kann, wobei alle spezifischen Risiken mit berücksichtigt werden. Das Ergebnis dieser Diagnostik ist essenziell für die Entscheidung, ob und in welchem Umfang eine operative Entfernung notwendig ist, sowie für die Beantragung der Kostenübernahme bei der AOK.
Auswahl und Vorteile der operativen Methoden
Die Technik der Brustimplantat-Entfernung muss auf die jeweilige Situation abgestimmt sein. Die en-bloc-Entfernung gilt als die risikoarme Standardmethode, bei der Implantat und umgebende Kapsel in einem Stück entfernt werden. Diese Methode ist besonders bei der behandlungsbedürftigen Kapselfibrose oder bei Verdacht auf Implantatbeschädigung geeignet.
Minimaleinvasive Verfahren, bei denen nur ein kleiner Schnitt gesetzt wird, mögen bei unkomplizierten Fällen eine schnellere Heilung ermöglichen. Wenn das Implantat durchgerissen ist oder die Kapsel stark verfestigt ist, kommen fortschrittliche Schächtechniken und spezielle Instrumente zum Einsatz, um das Gewebe schonend zu entfernen. Das Ziel ist stets, Narbenbildung so gering wie möglich zu halten und die Brustkontur zu bewahren.

Die Wahl der Methode sowie die Operationsplanung erfolgen immer in enger Zusammenarbeit mit einem erfahrenen Facharzt für Brustchirurgie. Ziel ist, eine hohe Sicherheit, eine minimalinvasive Durchführung und ein Optimum an ästhetischem Ergebnis zu gewährleisten. Die Operation erfolgt in der Regel ambulant oder im Kurzzeitkrankenhaus, sodass Patientinnen schnell wieder ihrer gewohnten Alltagsroutine nachgehen können.

In der Nachsorgephase ist eine individuell abgestimmte Pflege, einschließlich Verbandwechsel und Monitoring der Wundheilung, essenziell. Frühzeitig erkannte Komplikationen, wie etwa Infektionen oder Wundheilungsstörungen, lassen sich dadurch rasch behandeln. Damit trägt die sorgfältige Nachbereitung wesentlich zu einem positiven Behandlungsergebnis bei.
Untersuchungen und Diagnostik vor der Entfernung
Vor der operativen Entfernung der Brustimplantate ist eine detaillierte diagnostische Abklärung unerlässlich. Diese Schritte dienen dazu, den genauen Zustand der Implantate sowie mögliche Begleitkomplikationen zu erfassen. Zentrale diagnostische Methoden sind hochauflösende Ultraschalluntersuchungen sowie die Magnetresonanztomographie (MRT). Diese Bildgebungsverfahren ermöglichen eine präzise Beurteilung der Implantate hinsichtlich Rissen, Brüchen oder Verformungen sowie das Vorhandensein einer Kapselfibrose, die häufig zu Schmerzen und Verformungen führt.
Zusätzlich ist eine klinische Untersuchung durch den Facharzt notwendig, bei der Gewebe, Narbenbildung und lokale Veränderungen dokumentiert werden. Die Anamnese klärt Beschwerden, frühere Operationen sowie individuelle Wünsche der Patientin. Diese umfangreiche Diagnostik legt die Grundlage für die Wahl der geeigneten Operationsmethode und beeinflusst die Erfolgsaussichten und die Sicherstellung einer Kostenübernahme durch die AOK.
Auswahl und Vorteile der operativen Methoden
Die technische Umsetzung der Brustimplantat-Entfernung richtet sich nach der jeweiligen Indikation und den anatomischen Voraussetzungen der Patientin. Für komplexe Fälle, etwa bei ausgeprägter Kapselfibrose oder implantatbedingtem Defekt, empfiehlt sich die sogenannte en-bloc-Entfernung. Dabei wird das Implantat samt Kapsel in einem Stück entfernt, was das Risiko einer Restkontamination minimiert. Diese Methode ist besonders bei Verdacht auf Infektion oder bei fehlender Stabilität des Gewebes indiziert.
Bei unkomplizierten Fällen, beispielsweise bei vertrauter Lage und Integrität des Implantats, kann eine minimalinvasive Technik Anwendung finden. Hierbei erfolgt die Entfernung durch einen kleinen Schnitt, was Narbenbildung reduziert und die Heilung beschleunigt. In Fällen, bei denen das Implantat bereits durchgerissen ist oder eine starke Verhärtung der Kapsel vorliegt, kommen Schäftechnologien und spezielle Instrumente zum Einsatz, um eine sichere und schonende Entfernung zu gewährleisten.
Die Wahl der Methode wird stets in enger Zusammenarbeit mit einem erfahrenen Facharzt getroffen. Ziel ist, die Risiken zu minimieren, postoperative Narben so gering wie möglich zu halten und das ästhetische Resultat optimal zu gestalten. Die Operation erfolgt meist ambulant oder im Kurzzeitkrankenhaus, wobei die individuelle Planung eine schnelle Rückkehr in den Alltag ermöglicht.
Wichtig ist die Nachsorge: Sie beinhaltet Verbandwechsel, Monitoring der Wundheilung und die Behandlung eventueller Komplikationen wie Infektionen. Eine sorgfältige Nachbehandlung trägt wesentlich zu einem positiven Heilungsverlauf bei und sorgt für ein bestmögliches Ergebnis.
Medizinische Indikationen für die Implantat-Entfernung
Die Entscheidung, Brustimplantate zu entfernen, basiert auf eindeutigen medizinischen Indikationen. Häufigste Gründe sind die Entwicklung einer Kapselfibrose, die zu Schmerzen, Verdickungen und Verformungen führt. Ebenso zählen wiederkehrende Infektionen, die Rissbildung im Implantat oder das plötzliche Durchdringen des Gewebes zu den kritischen Faktoren. Auch allergische Reaktionen auf Bestandteile der Implantate sowie Serumübergreifende Risiken, die durch die Implantate begünstigt werden könnten, rechtfertigen eine Entfernung.
Die fachärztliche Diagnostik erfolgt durch eine Kombination aus bildgebenden Verfahren und klinischer Untersuchung, um die tatsächliche Notwendigkeit einer Operation zu bestätigen. Nur bei Vorliegen ausgeprägter Indikationen besteht die Chance auf eine Kostenübernahme durch die AOK, sofern alle formalen Voraussetzungen erfüllt sind.
Untersuchungen und Diagnostik vor der Operation
Eine ausführliche Diagnostik ist essenziell, um die individuell optimale Operationsstrategie zu bestimmen. Die bildgebende Diagnostik, insbesondere Ultraschall und MRT, ermöglicht die Erfassung der Implantatlage, des Zustands sowie möglicher Komplikationen wie Risse oder Kapselkontraktionen. Diese Details beeinflussen die Wahl der Operationstechnik erheblich.
Zur Ergänzung erfolgt eine klinische Untersuchung und eine ausführliche Anamnese. Dabei fließen Beschwerden, frühere Eingriffe sowie spezielle Erwartungen der Patientin in die Behandlungsplanung ein. Diese Gesamtdaten bilden die Basis für den Antrag auf Kostenübernahme bei der AOK und sichern das medizinische Vorgehen.
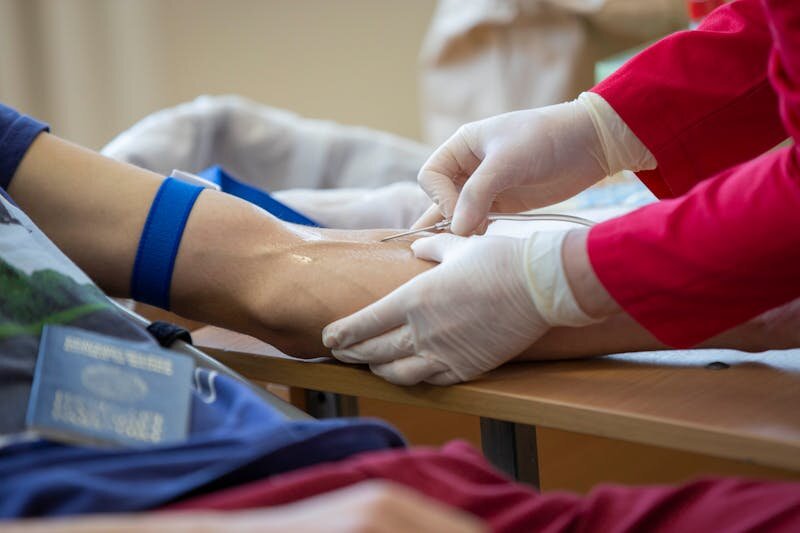
Individuelle Wahl der Operationsmethode und ihre Vorteile
Die operative Technik sollte stets auf die spezifische Situation der Patientin abgestimmt sein. Die en-bloc-Entfernung gilt als die Standardmethode bei ausgeprägten Komplikationen wie Kapselfibrose und ist effektiv bei der vollständigen Entfernung des Implantats samt Kapsel. Diese Methode reduziert das Risiko eines Restkontaminationsrisikos.
Bei unkomplizierten Fällen, beispielsweise bei intakten Implantaten und unkomplizierter Lage, reicht häufig die minimalinvasive Entfernung, bei der nur kleine Schnitte notwendig sind. Spezialtechniken und moderne Instrumente ermöglichen eine schonende Entfernung, minimieren Narben und verbessern das ästhetische Ergebnis.
Die Wahl wird stets in Zusammenarbeit mit einem Facharzt getroffen, um eine technisch optimale Lösung zu gewährleisten. Ziel ist, die Risiken zu senken, Narbenbildung gering zu halten und das Ergebnis zu optimieren. Nach der Operation ist eine individuell abgestimmte Nachsorgeplanung nötig, die die Wundheilung fördert und Komplikationen frühzeitig erkennt.
Untersuchungen und Diagnostik vor der Entfernung
Vor der Operation zur Entfernung der Brustimplantate ist eine sorgfältige Diagnostik unabdingbar. Diese dient dazu, den genauen Zustand der Implantate sowie das Vorhandensein möglicher Komplikationen festzustellen. Hochauflösende Bildgebung, wie die Magnetresonanztomographie (MRT), ist essenziell, um Risse, Brüche oder Implantatverformungen zu identifizieren. Ebenso wird der Zustand der umgebenden Gewebe, etwa das Vorhandensein einer Kapselfibrose, bewertet. Bei bekannten Beschwerden wie Schmerzen, Schwellungen oder Unregelmäßigkeiten in der Brust ist die Bildgebung die Grundlage für eine fundierte Entscheidung.
Die klinische Untersuchung durch den Facharzt, inklusive einer detaillierten Anamnese, ist neben den bildgebenden Verfahren notwendig, um das individuelle Risiko und die optimale Operationsmethode zu bestimmen. Hierbei werden Beschwerden, Voroperationen und seelische Erwartungen erfasst, um die Behandlung bestmöglich auf die Patientin abzustimmen. Diese umfassende Diagnostik ist zudem Voraussetzung für die Beantragung einer Kostenübernahme durch die AOK.

Auswahl und Vorteile der operativen Methoden
Die Wahl des Operationsverfahrens richtet sich nach der spezifischen Situation der Patientin, dem Zustand der Implantate sowie den individuellen Wünschen. Bei ausgeprägter Kapselfibrose oder Implantatbeschädigung ist die sogenannte en-bloc-Entfernung die bevorzugte Technik. Dabei werden das Implantat und die Kapsel in einem Zug entfernt, um das Risiko einer Restkontamination oder Implantatrückstände zu minimieren.
Bei unkomplizierten Fällen, bei intakten Implantaten und günstiger Lage, kann die minimalinvasive Entfernung mittels kleiner Schnitte angewandt werden. Diese Methode reduziert die Narbenbildung und beschleunigt die Heilung. Wenn das Implantat bereits gerissen oder die Kapsel stark verhärtet ist, kommen spezielle Schächtechnologien und fortschrittliche Instrumente zum Einsatz, um das Gewebe sachgerecht zu entfernen.
Die Entscheidung fällt stets in enger Zusammenarbeit mit einem erfahrenen Brustchirurgen. Ziel ist, Risiken zu vermeiden, Narben minimal zu halten und sowohl funktionell als auch ästhetisch optimale Ergebnisse zu erreichen. Nach der Operation folgt eine optimale Nachsorge, um Komplikationen wie Infektionen oder Wundheilungsstörungen zu verhindern und eine rasche Genesung zu sichern.
Relevanz der individuellen Operationsplanung
Jede Operation sollte anhand der individuellen anatomischen und medizinischen Voraussetzungen geplant werden. Eine en-bloc-Entfernung ist beispielsweise bei stark verformten oder infizierten Implantaten die Standardmethode. Bei weniger komplexen Fällen reichen minimalinvasive Techniken mit kleinen Schnitten aus, um Narbenschäden zu minimieren und die Heilungszeit zu verkürzen. Wichtig ist, die Auswahl der Technik eng mit einem Spezialisten abzustimmen, um die Risiken zu minimieren und ein ästhetisch ansprechendes Ergebnis zu sichern.
Die sorgfältige Planung beinhaltet eine detaillierte ärztliche Aufklärung, die absichert, dass Patientinnen genau wissen, was sie erwartet. Dabei werden etwaige postoperative Narben, die Brustkontur sowie die Heilungsdauer besprochen. Die enge Zusammenarbeit zwischen Patientin und Facharzt ist hierbei grundlegend für den Erfolg der Behandlung.

Ein gut vorbereitetes Vorgehen verringert die Gefahr von Komplikationen und sorgt für eine stressfreie Genesung. Ambulante Eingriffe sind bei geeigneter Indikation täglich möglich, wobei die Nachsorge im Rahmen einer individuell abgestimmten Nachbehandlung erfolgt.
Fazit
Die präzise Diagnostik vor der Brustimplantat-Entfernung bildet das Fundament für die Auswahl der optimalen Operationstechnik. In Kombination mit einer ausführlichen Beratung und einer individuellen Planung garantiert sie nicht nur die Sicherheit des Eingriffs, sondern auch ein ästhetisch zufriedenstellendes Resultat. Dabei ist die enge Zusammenarbeit zwischen Patientin, Chirurg und Krankenkasse, insbesondere der AOK, entscheidend für eine reibungslose Abwicklung und eine zeitnahe Kostenübernahme.
Untersuchungen und Diagnostik vor der Entfernung
Vor der eigentlichen Operation zur Entfernung der Brustimplantate ist eine umfassende Diagnostik unerlässlich, um die individuelle Situation der Patientin genau zu erfassen. Ziel ist es, den Zustand der Implantate, etwaige Komplikationen und die Gewebestruktur zu beurteilen, um eine passende Operationsmethode festzulegen. Hierbei spielen hochauflösende bildgebende Verfahren, insbesondere die Magnetresonanztomographie (MRT), eine zentrale Rolle. Das MRT ermöglicht eine detaillierte Darstellung des Implantats, inklusive etwaiger Risse, Verformungen oder einer vermehrten Kapselbildung (Kapselfibrose). Zudem ist der Ultraschall eine wertvolle ergänzende Technik, um die Lage der Implantate zu bestimmen und mögliche entzündliche Prozesse oder Flüssigkeitsansammlungen zu erkennen.
Neben der bildgebenden Diagnostik ist die klinische Untersuchung durch den Facharzt entscheidend. Dabei werden Gewebe, Narbenbildung, Schmerzen und lokale Veränderungen sorgfältig dokumentiert. Die ausführliche Anamnese umfasst Beschwerden, Voroperationen, Allergien und seelische Erwartungen, die in die OP-Planung einfließen. Diese Diagnostik bildet die Grundlage für die Entscheidung über die passende Operationsmethode, beeinflusst die Erfolgsaussichten und ist zudem Voraussetzung für die Beantragung einer Kostenübernahme durch die AOK.
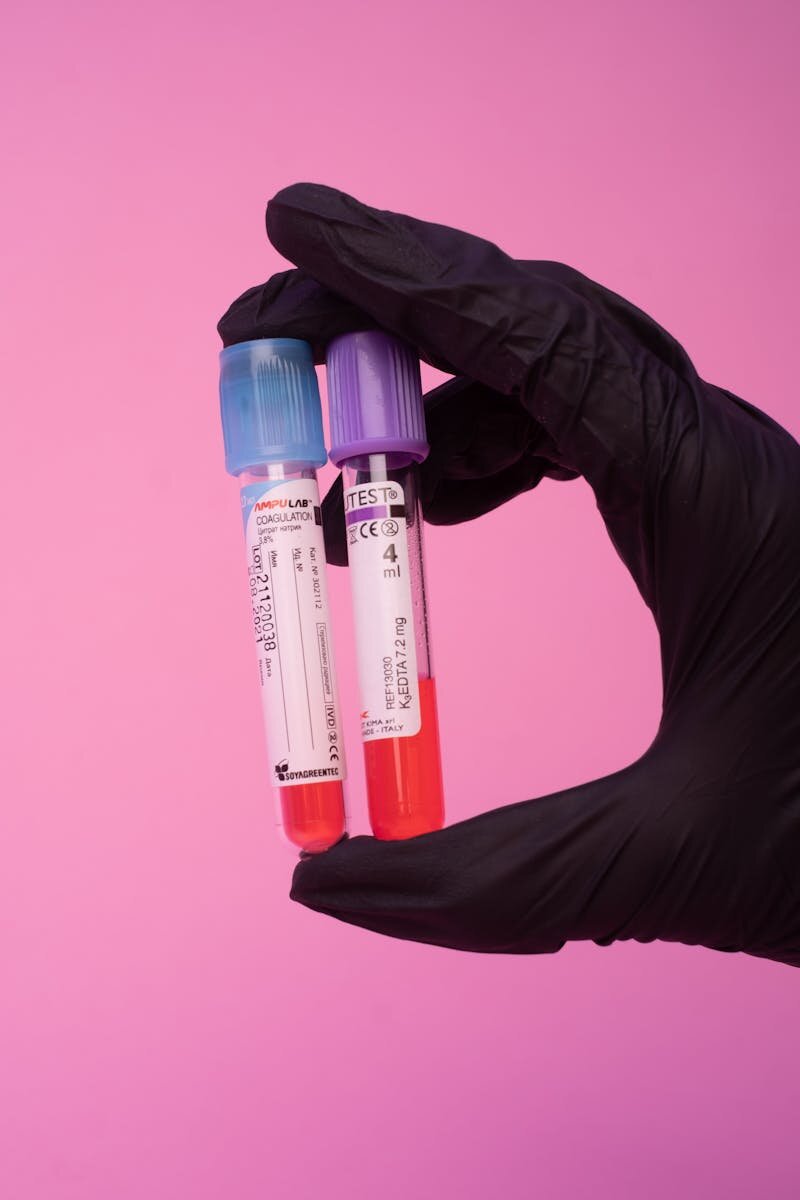
Auswahl und Vorteile der operativen Methoden
Die Wahl der Operationsmethode richtet sich nach der jeweiligen Situation, dem Zustand der Implantate sowie den Wünschen der Patientin. Bei starken Veränderungen, etwa bei einer ausgeprägten Kapselfibrose oder Implantatbeschädigung, ist die sogenannte en-bloc-Entfernung die empfohlene Technik. Dabei werden das Implantat samt der umgebenden Kapsel in einem Zug entfernt, um das Risiko einer Restkontamination zu minimieren. Diese Methode ist besonders bei Infektion, Verformung oder Verdacht auf eine Restkontamination durch eine offene Kapsel- oder Implantatruptur geeignet.
Bei weniger komplizierten Fällen, in denen die Implantate intakt sind und keine signifikanten Komplikationen bestehen, kann eine minimalinvasive Entfernung durch kleine Schnitte ausreichen. Hierbei wird das Implantat schonend entfernt, was geringe Narben und eine schnellere Heilung ermöschen kann. Sollte eine Rissbildung vorliegen oder die Verhärtung der Kapsel ausgeprägt sein, kommen spezielle Schächtechniken und fortschrittliche Instrumente zum Einsatz, um das Gewebe schonend zu entfernen und das Risiko von Komplikationen zu verringern.

Die Auswahl der geeigneten Methode erfolgt stets in enger Abstimmung mit einem erfahrenen Facharzt für Brustchirurgie. Ziel ist, Narbenbildung zu minimieren, die Brustform bestmöglich zu erhalten sowie Risiken und postoperative Beschwerden zu senken. Nach der Operation ist eine sorgfältige Nachsorge notwendig, um eine komplikationsfreie Heilung zu gewährleisten und die Patientin bestmöglich zürück in den Alltag zu integrieren.
Durch individuell abgestimmte Nachsorgemaßnahmen, wie Verbandwechsel, Wundkontrolle und ggf. physikalische Therapie, lassen sich Infektionen, Wundheilungsstörungen oder Blutergüsse frühzeitig erkennen und behandeln. Diese Maßnahmen tragen wesentlich zu einem guten Heilungsverlauf bei. Moderne OP-Techniken und eine erfahrene Betreuung des chirurgischen Teams sichern dabei sichere Ergebnisse, kurze Erholungszeiten und eine hohe Patientenzufriedenheit.
Relevanz der individuellen Operationsplanung
Jede Brustoperation muss individuell geplant werden, um den besten Erfolg zu erzielen. Dies gilt besonders bei der Entfernung von Implantaten, bei denen Faktoren wie die Beschaffenheit der Implantate, die Gewebequalität und die anatomischen Gegebenheiten der Patientin berückt werden. Bei ausgeprägter Kapselfibrose oder Infektionen ist die en-bloc-Entfernung die empfohlene Technik, da sie das Risiko einer Restkontamination minimiert. Bei unkomplizierten Fällen kann die minimalinvasive Technik mit kleinen Schnitten ausreichen, um Narbenbildung zu reduzieren und die Heilung zu beschleunigen.
Die operationstechnische Planung sollte in enger Zusammenarbeit mit einem erfahrenen Spezialisten erfolgen, um Risiken zu verringern, das Ergebnis zu optimieren und eine möglichst kurze Genesungszeit zu garantieren. Dabei werden alle relevanten Aspekte mit der Patientin besprochen, um ihre Erwartungen realistisch zu gestalten und ein ästhetisch ansprechendes Resultat zu erzielen.

Bei der Vorbesprechung werden individuelle Heilungsverläufe, Narbenplanung und postoperative Maßnahmen erläutert. Diese transparente Kommunikation hilft, Unsicherheiten zu verringern und schafft Vertrauen in das operative Vorgehen. Eine sorgfältige Vorbereitung und Planung tragen dazu bei, die Risiken zu senken und die Zufriedenheit der Patientin zu steigern. Die enge Zusammenarbeit zwischen Patientin, Chirurg und Krankenkasse, insbesondere der AOK, ist dabei essenziell, um eine reibungslose Abwicklung zu gewährleisten.
Rehabilitationsmaßnahmen nach der Operation
Die Phase nach der Entfernung der Brustimplantate ist entscheidend für die vollständige Genesung und das langfristige Behandlungsergebnis. Ziel ist es, den Heilungsprozess zu unterstützen und mögliche Komplikationen zu vermeiden. Direkt nach dem Eingriff empfiehlt sich eine Ruhephase, in der die Patientin sich schrittweise wieder in den Alltag integrieren kann.
Je nach gewählter Operationsmethode und individueller Konstitution erfolgt eine speziell abgestimmte Rehabilitationsstrategie. Diese umfasst in der Regel eine schonende Wundpflege, körperliche Schonung sowie Bewegungstherapien, um die Beweglichkeit der Arme und Schultern zu erhalten und die Durchblutung zu fördern. Physiotherapeutische Anwendungen, sogenannte Manual Therapie oder leichte Mobilisationsübungen, werden oft eingesetzt, um Verklebungen zu vermeiden und Narben geschmeidig zu halten.
Ein weiterer wichtiger Aspekt ist die Nachkontrolle beim behandelnden Arzt, bei der die Wundheilung überwacht, Wundabstriche entnommen und die Narben kontrolliert werden. Bei Anzeichen von Überempfindlichkeit, Schwellung oder Infektionen ist eine medizinische Intervention notwendig, um die Behandlung entsprechend anzupassen. Durch die enge Zusammenarbeit mit Heilpraktikern oder Physiotherapeuten kann das Wohlbefinden der Patientin nachhaltig verbessert werden.

Langfristig ist die konsequente Pflege der Narbengewebeübung wichtig, um hypertrophe Narben oder Keloide zu vermeiden. Das Tragen von spezieller Narbencreme oder Silikonauflagen kann hierbei helfen. Ebenso sollten Patientinnen auf Anzeichen von erneuter Gewebeverhärtung oder Beschwerden achten und diese umgehend mit dem Arzt besprechen. Zur Aktivierung des lymphatischen Systems und zur Radikalisierung der Gewebe empfiehlt sich auch leichte Sportaktivität, wobei die auf individuelle Empfehlungen abgestimmte Rückkehr in sportliche Betätigung vom Arzt begleitet werden sollte.
Langzeitfolgen und Risiken einer Brustimplantat-Entfernung
Obwohl die Entfernung der Implantate in der Regel gut vertragen wird, besteht die Notwendigkeit, langfristige Folgen zu kennen. In einigen Fällen können sich Gewebeveränderungen, wie eine Restform der Narben oder eine leichte Verkürzung des Brustvolumens, zeigen. Bei Patientinnen, die vorher auf Silikone allergisch reagiert haben oder deren Implantate schon sehr alt sind, ist eine chronische Gewebeveränderung möglich. Diese können im Verlauf eine erneute operative Anpassung oder sogar eine weitere Revision erforderlich machen.
Ein nicht zu vernachlässigender Aspekt ist die mögliche Entwicklung von nachoperativen Narbenkanten oder Hyperpigmentierungen, die sich im Lauf der Jahre verstärken könnten. Langfristig kann es auch zu einer Abnahme der Brusthöhe oder einer Asymmetrie kommen, die bei der Vorsorgeuntersuchung regelmäßig kontrolliert werden sollten. Wichtig ist, dass Patientinnen weiterhin regelmäßig Brustkrebsvorsorgeuntersuchungen wahrnehmen, um die allgemeine Brustgesundheit zu sichern.
Falls sich unerwartete Beschwerden entwickeln oder sichtbare Veränderungen auftreten, sollte umgehend ein Facharzt konsultiert werden. In einigen Fällen ist eine zweite Operation notwendig, um Gewebeanpassungen oder Narbenkorrekturen durchzuführen. Durch eine nachhaltige Nachsorge und die richtige medizinische Betreuung lassen sich langfristige Komplikationen minimieren und die Brustgesundheit optimieren.
Wissenschaftliche Erkenntnisse und Studien zur Nachbehandlung
In der aktuellen Fachliteratur werden die positiven Effekte einer strukturierten Rehabilitationsphase nach Implantat-Entfernung immer wieder bestätigt. Studien belegen, dass welche Kombination aus physikalischer Therapie, Narbentherapie und gezielter Bewegung die schnellste und sichere Rückkehr in den Alltag ermöglicht, teilweise schon innerhalb der ersten vier bis sechs Wochen nach OP. Dabei spielt die frühen Einbindung eines spezialisierten Physiotherapeuten eine zentrale Rolle.
Auch langzeituntersuchungen beim European Breast Guidelines Committee haben gezeigt, dass eine konsequente Nachsorge mit individuell angepassten Reha-Maßnahmen die Wahrscheinlichkeit von Narbenwucherungen und Gewebeverhärtungen deutlich verringert. Zudem verhilft eine gute Nachbehandlung zu einem zufriedenstellenderen kosmetischen Ergebnis und reduziert die Wahrscheinlichkeit von emotionalen Belastungen. Die Forschung unterstreicht, dass die nachhaltige Betreuung durch ein multidisziplinäres Team aus Chirurgen, Physiotherapeuten und psychologischen Betreuungspersonen den Erfolg der Nachbehandlungsphase deutlich steigert, was wiederum die langfristige Zufriedenheit der Patientinnen fördert.
Untersuchungen und Diagnostik vor der Entfernung
Vor der operativen Entfernung der Brustimplantate ist eine detaillierte diagnostische Abklärung unerlässlich. Ziel ist es, den genauen Zustand der Implantate sowie mögliche Begleitkomplikationen zu erfassen, um die bestmögliche Operationsmethode festzulegen. Hierfür spielen hochauflösende Bildgebungsverfahren wie die Magnetresonanztomographie (MRT) eine zentrale Rolle. Das MRT ermöglicht eine detaillierte Beurteilung von Rissen, Brüchen oder Verformungen sowie den Nachweis einer Kapselfibrose, die häufig mit Schmerzen und Verformungen einhergeht.
Zusätzlich dient eine klinische Untersuchung durch den Facharzt zur Beurteilung der Gewebeintegrität, Narbenbildung und eventuell vorhandener Veränderungen. Die Anamnese erfasst Beschwerden, vorbestehende Operationen sowie individuellen Wünsche. Diese umfassende Diagnostik ist die Grundlage für die Entscheidung, ob eine Operation notwendig ist und welche Technik sich eignet. Zudem ist sie Voraussetzung für die Beantragung einer Kostenübernahme durch die AOK, da hiermit die medizinische Indikation überzeugend belegt werden kann.

Auswahl und Vorteile der operativen Methoden
Die Wahl des Operationsverfahrens richtet sich nach der individuellen Situation der Patientin, dem Zustand der Implantate und den Wünschen hinsichtlich des kosmetischen Ergebnisses. Bei ausgeprägter Kapselfibrose, Infektionen oder Implantatdefekten ist die sogenannte en-bloc-Entfernung die bevorzugte Technik. Hierbei werden das Implantat und die umgebende Kapsel in einem Schritt entfernt, um das Risiko einer Restkontamination oder eines Implantat-Rests zu verringern. Diese Methode gilt als Standard bei Verdacht auf Infektionen oder schweren Verformungen.
Bei weniger komplexen Fällen, etwa bei intakten Implantaten ohne begleitende Komplikationen, kann eine minimalinvasive Technik mit kleinen Schnitten ausreichen. Diese Methode minimiert Narben, verkürzt die Heilungsdauer und erhöht den Komfort für die Patientin.
Falls eine Rissbildung oder ausgeprägte Verhärtung der Kapsel vorliegen, kommen spezielle Schächtechniken und moderne Instrumente zum Einsatz, um das Gewebe schonend zu entfernen. Die Wahl der Operationsmethode wird stets in enger Kooperation mit einem erfahrenen Brustchirurgen getroffen. Ziel ist, Risiken zu minimieren, Narben auf ein Minimum zu beschränken und das erzielte Resultat sowohl funktionell als auch ästhetisch optimal zu gestalten.

Relevanz der individuellen Operationsplanung
Jede Operation muss individuell geplant werden, um das bestmögliche Ergebnis zu erzielen. Bei ausgeprägter Veränderung oder Infektion ist die en-bloc-Entfernung die Methode der Wahl. Bei unkomplizierten Fällen reicht oft eine minimalinvasive Entfernung aus, um Narbenbildung zu reduzieren und die Heilung zu beschleunigen. Die genaue Auswahl wird in Abstimmung mit einem spezialisierten Brustchirurgen getroffen und basiert auf einer detaillierten Voruntersuchung.
Die OP-Planung umfasst die Besprechung der postoperativen Narben, die Gewebespannung, die Brustkontur sowie die erwartete Heilungsdauer. Ziel ist, Risiken zu minimieren, den Heilungsverlauf zu optimieren und eine ansprechende ästhetische Nachsorge zu sichern. Eine klare Kommunikation zwischen Patientin, Arzt und Krankenkasse – insbesondere der AOK – ist dabei essenziell, um eine reibungslose Abwicklung zu gewährleisten.
Fazit
Die individuell abgestimmte Diagnostik und die sorgfältige Planung der Operationsmethode sind entscheidend für den Erfolg der Brustimplantat-Entfernung. Mit moderner Technik, transparenter Beratung und enger Abstimmung mit dem Facharzt sowie der Krankenkasse, insbesondere der AOK, lässt sich das Risiko minimieren und das kosmetische sowie funktionelle Ergebnis maximieren. Eine professionelle Nachsorge ist ein wichtiger Bestandteil, um Komplikationen zu vermeiden und eine schnelle, schmerzfreie Heilung zu gewährleisten.
Langzeitfolgen und Risiken einer Brustimplantat-Entfernung
Auch wenn die Entfernung der Brustimplantate in der Regel gut vertragen wird, können sich im Verlauf langfristige Veränderungen zeigen, die die Bruststruktur und das Wohlbefinden beeinflussen. Ein häufig auftretendes Phänomen ist die Restformveränderung der Brust, die trotz erfolgreicher Operation auftreten kann. Nach der Entfernung der Implantate kann die Brust an Volumen verlieren, was bei manchen Patientinnen zu einem unbefriedigenden ästhetischen Resultat führt. Hier spielen individuelle Faktoren wie Hautelastizität, Gewebequalität und das ursprüngliche Operationsverfahren eine entscheidende Rolle.
Weiterhin besteht die Möglichkeit, dass sich nach der Entfernung Narbenverläufe oder Sehnenbildungen verändern. Hypertrophe Narben oder Keloide, die sich in der Heilungsphase bilden, können sich im Lauf der Jahre verschlechtern und kosmetisch störend sein. Moderne Narbentherapien, inklusive Silikonauflagen oder spezieller Narbencremes, helfen hier, das Ergebnis zu optimieren und Narbenwucherungen zu minimieren.
Langfristig sind auch die physiologischen Veränderungen im Brustgewebe zu beobachten. Es kann zu einer leichten Asymmetrie kommen, wenn eine Brust stärker schrumpft oder sich die Form statistisch verändert. Diese Veränderungen sollten regelmäßig ärztlich kontrolliert werden, um frühzeitig auf unerwünschte Entwicklungen reagieren zu können. Insbesondere bei Patientinnen, die vorher an Silikone Allergien hatten oder deren Implantate bereits sehr alt sind, ist eine Nachsorge besonders wichtig, um potenzielle Risiken für Gewebeveränderungen oder Infektionen frühzeitig zu erkennen.
Ein weiteres Risiko sind chronische Beschwerden, wie anhaltende Schmerzen oder Empfindlichkeiten, die auch nach der Entfernung auftreten können, vor allem bei Patientinnen mit spezieller Gewebeempfindlichkeit oder nach vorangegangenen Komplikationen. Hier ist eine individuelle Anschlussbehandlung, inklusive physiotherapeutischer Maßnahmen, sinnvoll, um Beschwerden zu lindern und die Brustgesundheit zu fördern.
Studien belegen, dass eine strukturierte Nachsorge, kombiniert mit einer gezielten physiotherapeutischen Betreuung, die Wahrscheinlichkeit von langfristigen Komplikationen verringert. Ziel ist stets, den Brustzustand zu stabilisieren, Funktionalität zu bewahren und den ästhetischen Gesamteindruck zu verbessern. Schließlich trägt eine fortlaufende ärztliche Kontrolle wesentlich dazu bei, mögliche Risiken frühzeitig zu erkennen und entsprechend zu behandeln.
Wissenschaftliche Erkenntnisse und Studien zur Nachbehandlung
Aktuelle wissenschaftliche Studien stützen die Erkenntnis, dass die langfristige Betreuung nach Entfernung der Implantate maßgeblich den Erfolg der Behandlung beeinflusst. Untersuchungen des European Breast Guidelines Committee zeigen, dass frühzeitige Einbindung von Fachärzten, speziell in der Nachsorgephase, das Risiko von Narbenwucherung, Gewebeverhärtung und späteren ästhetischen Unregelmäßigkeiten signifikant reduziert. Zudem belegten Langzeitstudien, dass eine individuell angepasste physikalische Therapie, inklusive Lymphdrainage und Mobilisationsübungen, die Gewebequalität verbessern und die Heilung nachhaltig fördern.
Persönliche Erfahrungen und Studien weisen außerdem darauf hin, dass eine konsequente Nachversorgung die psychische Zufriedenheit deutlich erhöht. Patientinnen, die regelmäßig Nachsorgeuntersuchungen in Anspruch nehmen, berichten weniger über postoperative Beschwerden und empfinden das Ergebnis als natürlicher. Die wissenschaftliche Evidenz unterstreicht, dass multidisziplinäre Betreuungsteams, die Chirurgen, Physiotherapeuten und Psychologen umfassen, den langfristigen Behandlungserfolg deutlich verbessern. Zudem wird in der Fachöffentlichkeit die Entwicklung innovativer Narbentherapien und minimalinvasiver Techniken hervorgehoben, welche die Qualität der Ergebnisse weiter steigern.

Zusammenfassend lässt sich sagen, dass eine nachhaltige Nachsorge, unterstützt durch fortschrittliche Therapien, eine essenzielle Rolle bei der Minimierung langfristiger Risiken und der Erhaltung des ästhetischen Zustands spielt. Die enge Zusammenarbeit mit einem erfahrenen Facharzt sowie die Beachtung aktueller wissenschaftlicher Empfehlungen sind dabei Garant für eine sichere und erfolgreiche Nachbehandlungsphase nach der Entfernung der Brustimplantate.
Rechtliche und versicherungstechnische Aspekte
Der rechtliche Rahmen für die Entfernung von Brustimplantaten in Österreich ist durch die gesetzliche Krankenversicherung, wie die AOK, klar geregelt. Patientinnen haben das Recht auf eine medizinisch indizierte Behandlung, die durch den behandelnden Arzt dokumentiert und belegt werden muss. Die gesetzlichen Vorgaben verlangen, dass die Operation notwendig ist, etwa durch das Vorliegen von Komplikationen, Infektionen oder gesundheitlichen Risiken.
Bei Vorlage der entsprechenden Diagnose und vollständigen Dokumentation ist die Kostenübernahme durch die AOK in der Regel garantiert. Es ist wichtig, den Antrag vor dem Eingriff zu stellen, da nachträgliche Erstattungen kaum möglich sind. Die rechtliche Absicherung schützt die Patientin vor erheblichen finanziellen Belastungen und sorgt für Transparenz im Behandlungsprozess.
Zusätzlich regeln gesetzliche Bestimmungen die Aufklärungspflichten des Arztes in Bezug auf Risiken, Alternativen und postoperative Erwartungen. Diese umfassende Information ist Grundvoraussetzung für eine rechtssichere Behandlung und sichert die Patient*innenrechte. Für die Antragstellung sollten alle medizinischen Unterlagen, Arztberichte, Bildmaterial sowie die detaillierte Begründung der Indikation vollständig und zeitgerecht eingereicht werden. Das sorgt für eine schnelle Bearbeitung und eine reibungslose Kostenabrechnung.
Häufig gestellte Fragen zur Brustimplantat-Entfernung
- Wer trägt die Kosten für die Entfernung? In der Regel übernimmt die AOK die Kosten, wenn die Operation medizinisch notwendig ist. Bei rein ästhetischen Gründen sind meist private Kosten zu tragen.
- Wie lange dauert die Heilung? Die Heilungsdauer variiert je nach Operationsmethode und individuellem Heilungsverlauf, beträgt aber meist zwischen einer bis drei Wochen.
- Gibt es Risiken? Wie bei jedem chirurgischen Eingriff können Risiken wie Infektionen, Blutergüsse oder Narbenprobleme auftreten. Eine enge Nachsorge minimiert diese Risiken.
- Kann die Brust nach der Entfernung wieder verändert werden? Ja, eine weitere Operation zur ästhetischen Anpassung ist möglich, sollte aber mit dem Arzt individuell geplant werden.
- Was ist bei der Wahl des Arztes zu beachten? Erfahrung in der Brustchirurgie, Modernität der Technik und eine transparente Beratung sind ausschlaggebend für ein gelungenes Ergebnis.
Tipps zur Wahl des richtigen Arztes und Klinik
Bei der Auswahl eines Arztes oder einer Klinik für die Entfernung der Brustimplantate sollten Patientinnen auf Qualifikationen, Erfahrung und Referenzen des Facharztes achten. Zertifizierungen, Fachspezialisierungen und positive Bewertungen sind wichtige Hinweise auf Qualität und Kompetenz. Zudem ist die moderne technische Ausstattung der Klinik ein Pluspunkt, um Risiken zu minimieren und optimale Ergebnisse zu gewährleisten. Vertrauensvolle Kommunikation und eine ausführliche Beratung helfen, Ängste abzubauen und das optimale Vorgehen zu planen.
Langfristige Gesundheitsvorsorge nach der Entfernung
Nach der Entfernung der Implantate gilt es, die Gesundheit der Brust langfristig zu überwachen. Regelmäßige Kontrolluntersuchungen, etwa in Form von Mammografie oder Ultraschall, sind entscheidend. Zudem sollte auf eine bewusste Lebensweise geachtet werden, um die Elastizität des Gewebes zu unterstützen. Das Tragen geeigneter, gut passender BHs sowie eine ausgewogene Ernährung und moderater Sport tragen zur Erhaltung der Brustgesundheit bei. Fachärztliche Beratungen in regelmäßigen Abständen stellen sicher, dass mögliche Spätfolgen frühzeitig erkannt und behandelt werden können.
Langzeitfolgen und Risiken einer Brustimplantat-Entfernung
Obwohl die operative Entfernung der Brustimplantate in der Regel gut vertragen wird, sind langfristige Veränderungen des Brustgewebes und potenzielle Risiken nicht auszuschließen. Nach der Entfernung kann es zu einer Restformveränderung kommen, die das kosmetische Ergebnis beeinflusst. Insbesondere bei Patientinnen mit verringertem Elastizität des Haut- und Bindegewebes, oder bei vorherigen Komplikationen, besteht die Möglichkeit, dass die Brust an Volumen verliert oder an Kontur. Diese Veränderungen lassen sich nicht immer vollständig vermeiden und sollten vorab sorgfältig mit dem Arzt besprochen werden.
Ein weiterer Punkt sind Narben, die bei der Operation verbleiben. Obwohl moderne Schnitttechniken und Narbentherapien diese möglichst unauffällig gestalten, können hypertrophe Narben oder Keloide auch nach Jahren auftreten. Die Risiken dürfen nicht unterschätzt werden, besonders bei Patientinnen mit einer Neigung zu Narbenscarring. Durch regelmäßige Nachsorge und spezielle Narbenpflege können diese Effekte jedoch deutlich reduziert werden.
Langfristig sind auch Gewebeveränderungen wie eine Asymmetrie ehemals behandelter Brüste möglich. Wenn eine Brust schrumpft oder sich ungleich entwickelt, ist eine weitere Korrektur durch eine sanfte Nachbehandlung denkbar. Zudem sollte stets die Brustgesundheit durch regelmäßige Vorsorgeuntersuchungen und Bildgebungsverfahren—wie Ultraschall und Mammographie—überwacht werden, um frühzeitig ungewöhnliche Veränderungen festzustellen.
Auch psychisch können sich spätVeränderungen einstellen: Manche Patientinnen berichten von einem verminderten Selbstvertrauen oder psychischer Belastung nach der Entfernung, vor allem wenn das Ergebnis nicht den eigenen Erwartungen entspricht. Daher ist die umfassende Nachsorge, die auch psychologische Betreuung einschließt, ein entscheidender Bestandteil nach der Operation.
Studien bestätigen, dass eine langfristige Betreuung durch interdisziplinäre Teams, bestehend aus Chirurgen, Physiotherapeuten und Psychologen, die nachhaltig positiven Effekte auf das Ergebnis hat. Eine strukturierte Nachsorge reduziert das Risiko von langanhaltenden Beschwerden, Narbenwucherungen und Gewebeverhärtungen. Durch individuelle Therapiepläne können Komplikationen minimiert und das Endergebnis erheblich verbessert werden.
Wissenschaftliche Erkenntnisse und Studien zur Nachbehandlung
Aktuelle Forschung verdeutlicht, dass eine kontinuierliche Nachsorge die dauerhafte Zufriedenheit und das Wohlbefinden der Patientinnen erhöht. Studien des European Breast Guidelines Committee zeigen, dass die frühe Einbindung spezialisierter Physiotherapeuten die Narbenqualität verbessert, die Beweglichkeit erhält und die Genesungszeit verkürzt. Effiziente, individuell angepasste Rehabilitationsprogramme – inklusive Lymphdrainage, Mobilisationsübungen und Narbentherapien – sind essenziell, um die Gewebeelastizität und den kosmetischen Eindruck dauerhaft zu sichern.
Langzeituntersuchungen belegen, dass regelmäßige kontrollierende Nachsorgetermine die Wahrscheinlichkeit verbessern, späte Komplikationen, wie eine erneute Gewebeverhärtung oder ungewöhnliche Narben, früh zu erkennen und optimal zu behandeln. Dies phät dazu bei, das komplette Ergebnis auf hohem Niveau zu halten und Problemen vorzubeugen.

Zusammenfassend ist die konsequente, individuelle Nachsorge mit multidisziplinären Ansätzen, die moderne Therapien und eine umfassende Betreuung verbinden, ausschlaggebend für den langfristigen Behandlungserfolg. Die enge Zusammenarbeit mit dem Facharzt, die Einhaltung der empfohlenen Kontrollintervalle sowie die kontinuierliche Pflege der Brust tragen dazu bei, spätere Komplikationen erheblich zu minimieren und die Zufriedenheit der Patientinnen dauerhaft zu sichern.
Wichtige Nachsorgemaßnahmen zur optimalen Heilung
Nach der Entfernung der Brustimplantate ist die sorgfältige Nachsorge entscheidend, um Komplikationen zu minimieren und den Heilungsverlauf zu optimieren. Direkt nach dem Eingriff ist eine Ruhephase erforderlich, in der die Patientin sich schrittweise wieder körperlich belastet. Das Tragen eines speziell angepassten Stütz-BHs unterstützt die Gewebeheilung, entlastet die Wundregion und fördert die Muskel- und Bindegewebsregeneration. Außerdem sollte auf eine sanfte Wundpflege geachtet werden, inklusive regelmässigem Verbandwechsel, um Infektionen oder Wundheilungsstörungen zu vermeiden.

Typische Heilungsdauer und Einflussfaktoren
Die Dauer der Heilung variiert individuell, in der Regel sind jedoch zwei bis vier Wochen üblich, bis die meisten Patientinnen wieder beschwerdefrei sind. Faktoren wie das Alter, die eigene Gesundheit, der Umfang der Operation sowie die postoperativen Pflegeaktivitäten beeinflussen die Genesungszeit maßgeblich. Eine strukturierte Nachsorge mit regelmäßigen Kontrolluntersuchungen durch den Facharzt ist essenziell, um den Heilungsprozess zu überwachen und frühzeitig Hinweise auf post-OP-Komplikationen wie Infektionen, Wundheilungsstörungen oder Narbenwucherungen zu erkennen.
Der Einsatz moderner Wundheilungstechnologien und minimalinvasiver Techniken trägt dazu bei, die Heilungsdauer zu verkürzen und die Narbenbildung möglichst unauffällig zu halten.
Wahrscheinliche Komplikationen und deren Erkennung
Trotz sorgfältiger Nachsorge können Komplikationen auftreten. Häufig sind etwa Schwellungen, Blutergüsse, Schmerzen oder Rötungen. Besonders bei Anzeichen wie anhaltende Schmerzen, erhöhtem Wundvolumen, ungewöhnlicher Rötung oder Eiterbildung ist eine umgehende ärztliche Konsultation notwendig. In einigen Fällen kann es zu Narbenwucherung, Verklebungen oder Infektionen kommen, die einer gezielten Behandlung bedürfen. Durch regelmäßige Nachkontrollen lässt sich eine Vielzahl dieser Probleme frühzeitig erkennen und effektiv behandeln, bevor sie zu erheblichen Problemen führen.

Langfristige Begleitung und Prävention
Auch nach scheinbar abgeschlossenem Heilungsprozess ist eine kontinuierliche medizinische Begleitung vorteilhaft. Regelmäßige Brustkontrollen sowie bildgebende Verfahren wie Ultraschall oder Mammographie helfen, Spätfolgen frühzeitig zu erkennen. Des Weiteren sind gezielte Maßnahmen wie Narbentherapien, physikalische Therapien und individuelle Sportprogramme empfehlenswert, um die Gewebeelastizität aufrechtzuerhalten und die Brustkontur langfristig zu stabilisieren.
Eine bewusste Lebensweise mit gesunder Ernährung, moderatem Sport und Meidung von Nikotin und Alkohol kann die Gewebequalität fördern. Das Tragen geeigneter, gut sitzender BHs unterstützt die Brustform und sorgt für zusätzlichen Schutz gegen unerwünschte Veränderungen im Gewebe.
Psychische Aspekte und emotionale Unterstützung
Der psychische Zustand spielt eine nicht zu unterschätzende Rolle bei der Nachsorge. Viele Patientinnen berichten nach der Entfernung der Implantate über ein verbessertes Körpergefühl, jedoch können auch negative Gefühle wie Unsicherheit oder Unzufriedenheit auftreten, wenn die Erwartungen nicht erfüllt wurden. Deshalb ist eine psychologische Begleitung in der Nachsorgephase hilfreich, um emotionale Belastungen zu bewältigen und das Selbstvertrauen wieder aufzubauen.
Wissenschaftliche Studien und evidenzbasierte Empfehlungen
Aktuelle Studien heben hervor, dass eine strukturierte Nachsorge mit individuell abgestimmtem Therapieplan die langfristigen Behandlungsergebnisse erheblich verbessert. Untersuchungen des European Breast Guidelines Committees belegen, dass frühzeitige physiotherapeutische Maßnahmen, Narbentherapien und regelmäßige Kontrolluntersuchungen die Wahrscheinlichkeit chronischer Beschwerden und Narbenwucherungen erheblich reduzieren. Zudem zeigt die wissenschaftliche Evidenz, dass eine multidisziplinäre Betreuung, die Chirurgen, Physiotherapeuten und Psychologen umfasst, den Gesamterfolg der Behandlung nachhaltig steigert.
Insgesamt ist die konsequente Nachsorge mit modernen Therapiekonzepten die wichtigste Voraussetzung für eine funktionelle und ästhetisch befriedigende Brust nach der Entfernung der Implantate. Die Zusammenarbeit zwischen Patientin, Arzt und Krankenkasse ist hierbei grundlegend, um dauerhaft zufriedenstellende Resultate zu gewährleisten. Insbesondere die AOK fördert gezielte Nachsorgeprogramme, die individuelle Bedürfnisse berücksichtigen und den Heilungsprozess nachhaltig unterstützen.
Langzeitfolgen und Risiken einer Brustimplantat-Entfernung
Selbst bei einer fachgerecht durchgeführten Entfernung der Brustimplantate können sich im Verlauf langfristige Veränderungen zeigen, die das kosmetische Erscheinungsbild sowie die Gewebequalität beeinflussen. Nach der Entfernung ist es möglich, dass die Brust an Volumen verliert, insbesondere bei Patientinnen mit geringer Hautelastizität oder vorheriger Gewebeerschöpfung. Dies kann zu einer ungleichmäßigen Brustkontur führen, die gegebenenfalls durch eine Nachoperation korrigiert werden muss.
Auch Narben, die während der Operation entstehen, können im Laufe der Jahre hypertroph oder Keloideartig werden, insbesondere bei Patientinnen mit Neigung zu verstärkter Narbenbildung. Moderne Narbentherapien, einschließlich Silikonauflagen, spezielle Salben und eine gezielte Nachbehandlung, tragen wesentlich dazu bei, diese Effekte zu minimieren und die kosmetische Qualität der Narben zu verbessern.
Im Hinblick auf das Gewebe können Veränderungen wie eine leichte Asymmetrie der Brusthälften auftreten, vor allem wenn die ursprüngliche Operation mit größeren Volumenänderungen oder Komplikationen verbunden war. Es besteht auch das Risiko, dass die Haut nach der Entfernung an Elastizität verliert, was zu einem schlaffen Erscheinungsbild führen kann. Regelmäßige ärztliche Kontrollen sowie eine gezielte physikalische Nachsorge sind wichtig, um frühzeitig auf solche Veränderungen zu reagieren.
Langfristig sollte jede Patientin die Brust regelmäßig medizinisch überwachen lassen. Neben den visuellen Kontrollen empfiehlt sich die Nutzung bildgebender Verfahren wie Ultraschall oder Mammographie, um auch tieferliegende Gewebeveränderungen zu erkennen. Diese Vorsorge ist essenziell, um mögliche Komplikationen frühzeitig zu identifizieren, vor allem bei Personen mit vorherigen Allergien auf Silikone oder bei älteren Implantaten.

Wissenschaftliche Erkenntnisse und Studien zur Nachbehandlung
Aktuelle Studien unterstreichen, dass eine konsequente und strukturierte Nachsorge das Risiko langfristiger Komplikationen deutlich senken kann. Wissenschaftliche Daten vom European Breast Guidelines Committee belegen, dass eine individuell angepasste physiotherapeutische Betreuung, inklusive Lymphdrainage, Mobilisationsübungen und Narbentherapie, die Elastizität des Gewebes verbessert und die Narbenqualität optimiert. Studien zeigen außerdem, dass die frühe Einbindung eines interdisziplinären Teams – bestehend aus Chirurgen, Physiotherapeuten und Psychologen – die Zufriedenheit und das subjektive Empfinden der Patientinnen nachhaltig steigert.
Langzeitbeobachtungen belegen, dass Patientinnen, die regelmäßig Kontrolltermine wahrnehmen und eine umfassende Nachsorge in Anspruch nehmen, insgesamt weniger Probleme mit Narben, Gewebeverhärtungen oder ungleichmäßigen Brustformen entwickeln. Das Fachwissen und die Erfahrung der betreuenden Teams sind entscheidend, um individuelle Risiken zu minimieren und den Erfolg der Behandlung zu sichern.
In der wissenschaftlichen Literatur wird zudem betont, dass innovative Therapien und minimalinvasive Verfahren die Ergebnisse weiter verbessern und die postoperative Qualität dauerhaft sichern können. Dabei bleibt die kontinuierliche Fortbildung des Fachpersonals und die Nutzung moderner Techniken ein Grundpfeiler für nachhaltige Behandlungsergebnisse.
Zusammenfassend lässt sich sagen, dass eine strukturierte Nachbehandlungsstrategie, die individuell auf die Patientin abgestimmt ist, die Weichen für eine langfristig zufriedenstellende Brustform und eine stabile Gewebequalität stellt. Die Zusammenarbeit zwischen Patientin, behandelndem Arzt und Krankenkasse – insbesondere der AOK – ist dabei entscheidend für eine reibungslose Kontinuität der Versorgung.
Rechtliche und versicherungstechnische Aspekte
Die rechtlichen Rahmenbedingungen in Österreich, insbesondere im Zusammenhang mit der Kostenübernahme durch die AOK, sind klar geregelt. Anspruch besteht, wenn die medizinische Indikation für die Entfernung gegeben ist, also etwa bei Komplikationen wie Kapselfibrose, Infektionen oder Implantatdefekten. Für die Kostenübernahme ist eine vollständige ärztliche Dokumentation notwendig, die die Notwendigkeit eindeutig belegt.
In der Regel ist vor dem Eingriff ein Antrag bei der AOK zu stellen, der alle relevanten medizinischen Unterlagen, Bilddokumentationen sowie gut dokumentierte Befunde umfasst. Die AOK prüft dann anhand der vorliegenden Fakten, ob die Voraussetzungen für eine Kostenübernahme erfüllt sind. Bei Bewilligung erfolgen die Abrechnung und Organisation des Eingriffs direkt über die Krankenkasse, was den finanziellen Aufwand für die Patientin reduziert.
Die rechtliche Absicherung schützt Patientinnen vor unerwarteten finanziellen Belastungen und betont die Bedeutung einer gründlichen Vorabklärung sowie der transparenten Kommunikation mit dem behandelnden Arzt und der AOK. Es ist ratsam, alle Dokumente sorgfältig aufzubereiten und rechtzeitig einzureichen, um Verzögerungen in der Genehmigung zu vermeiden.
Zusätzlich sind Aufklärungspflichten des Arztes zu beachten: Dieser muss über operative Risiken, Alternativen und die erwartete Nachsorge ausführlich informieren. Eine umfassende und verständliche Aufklärung ist Grundvoraussetzung für eine rechtssichere Behandlung sowie für das Patient*innenrecht, die jeweiligen Ansprüche bei der Krankenkasse geltend zu machen.
Häufig gestellte Fragen zur Brustimplantat-Entfernung
- Wer trägt die Kosten für die Entfernung? Die AOK übernimmt die Kosten in der Regel, wenn die Operation medizinisch indiziert ist. Bei rein ästhetischen Eingriffen sind meist private Zahlungen erforderlich.
- Wie lange dauert die Heilung? Die Dauer ist individuell verschieden, in der Regel sind aber etwa zwei bis vier Wochen Erholungszeit notwendig.
- Gibt es Risiken? Wie jedes chirurgische Verfahren sind Risiken wie Infektionen, Narbenproblemen oder Blutergüssen möglich. Eine sorgfältige Nachsorge minimiert diese Gefahren.
- Kann die Brust nach der Entfernung erneut verformt werden? Möglich, wenn Gewebe oder Haut unzureichend elastisch sind. Bei Wunsch nach einer ästhetischen Korrektur kann eine erneute Operation geplant werden.
- Was sollte bei der Arztwahl beachtet werden? Qualifikation, Erfahrung in Brustchirurgie und moderne Ausstattung sind entscheidend für ein gutes Ergebnis.
Tipps zur Wahl des richtigen Arztes und Klinik
Patientinnen sollten bei der Auswahl eines Arztes oder einer Klinik auf Qualifikationen, Spezialisierungen und Patientenbewertungen achten. Zertifizierte Fachärzte mit Erfahrung in Brustchirurgie und moderne, technisch gut ausgestattete Kliniken bieten die besten Voraussetzungen für einen sicheren Eingriff und ein ästhetisch ansprechendes Ergebnis. Eine offene, ausführliche Beratung ist essenziell, um individuelle Wünsche und Risiken zu klären.
Langfristige Gesundheitsvorsorge nach der Entfernung
Nach der Entfernung der Implantate ist eine regelmäßige Nachsorge wichtig, um die Brustgesundheit dauerhaft sicherzustellen. Dazu zählen Kontrollen mittels Ultraschall, Mammographie oder klinischer Untersuchung. Die richtige Pflege, wie das Tragen eines gut sitzenden BHs und eine bewusste Lebensweise, trägt zur Erhaltung der Gewebequalität bei. Bei Auffälligkeiten oder Beschwerden sollten Patientinnen umgehend ärztlichen Rat einholen, um Frühwarnzeichen zu erkennen und ggf. eine weitere Behandlung einzuleiten.
Langfristige Nachsorge und Prävention nach der Implantat-Entfernung
Nach der Operation zur Entfernung der Brustimplantate ist eine nachhaltige Nachsorge entscheidend, um die langfristige Gesundheit und Ästhetik der Brust zu sichern. Regelmäßige Kontrolluntersuchungen, idealerweise in jährlichem Abstand, helfen, Veränderungen frühzeitig zu erkennen. Hierbei kommen bildgebende Verfahren wie Ultraschall oder Mammographie zum Einsatz, um den Gewebezustand, eventuelle Verklebungen oder Narbenwucherungen zu überwachen. Diese Maßnahmen sind essentiell, um mögliche Spätkomplikationen frühzeitig zu identifizieren und entsprechend zu behandeln.
Zur Erhaltung der Elastizität und Form der Brust empfiehlt sich zudem eine gezielte physikalische Therapie. Diese kann Lymphdrainage, Mobilisationsübungen sowie spezielle Narbentherapien umfassen, die die Gewebestruktur verbessern, Verklebungen verhindern und die Narbenschwächung minimieren. Das Tragen eines gut sitzenden, hochwertigen BHs sowie eine bewusste Lebensweise mit ausgewogener Ernährung, moderatem Sport und Verzicht auf Nikotin und Alkohol tragen ebenfalls zur langfristigen Brustgesundheit bei.

Patientinnen sollten stets wachsam sein hinsichtlich möglicher Veränderungen wie Asymmetrien, untypische Narbenwucherungen oder ungewöhnliche Empfindungen. Bei Auffälligkeiten ist eine sofortige fachärztliche Untersuchung notwendig. Früh eingelaufene Maßnahmen ermöglichen oft eine unkomplizierte Behandlung und sichern die Zufriedenheit mit dem Behandlungsergebnis. Die kontinuierliche Begleitung durch Spezialisten, auch über mehrere Jahre hinweg, ist somit eine Investition in die Gesundheit und das subjektive Wohlbefinden.
Psychologische Unterstützung und persönliche Begleitung
Nicht nur physische, sondern auch psychische Faktoren spielen eine bedeutende Rolle bei der langfristigen Zufriedenheit. Nach der Entfernung der Implantate berichten viele Frauen über eine Verbesserung ihres Körpergefühls und ihres Selbstvertrauens. Dennoch können emotional belastende Fragen, Unsicherheiten oder Ängste auftreten. Daher ist die Integration einer psychologischen Begleitung in die Nachsorge sinnvoll, um individuelle Ängste zu adressieren und das Selbstbild positiv zu stabilisieren.
Sowie die physische Regeneration profitiert auch das emotionale Erleben von kontinuierlicher Unterstützung. Beratungsgespräche, Gruppentherapien oder individuelle Gespräche mit Psychologen helfen, eventuelle emotionale Herausforderungen zu meistern und die allgemeine Zufriedenheit mit dem eigenen Körper nachhaltig zu fördern.

Langjährige Studien belegen, dass eine ganzheitliche Versorgung, die sowohl physische als auch psychische Aspekte berücksichtigt, die Zufriedenheit der Patientinnen deutlich erhöht. Das Ziel ist, die Brustgesundheit dauerhaft zu stabilisieren, ungewünschte Veränderungen zu verhindern und das Selbstbewusstsein nachhaltig zu stärken. Dabei bildet die enge Zusammenarbeit mit einem interdisziplinären Team aus Chirurgen, Psychologen und Physiotherapeuten die Basis für eine erfolgreiche, langfristige Betreuung.
Wissenschaftliche Erkenntnisse zur nachhaltigen Nachsorge
Aktuelle Forschungsarbeiten untermauern die Bedeutung gezielter Langzeitbegleitung nach der Entfernung von Brustimplantaten. Studien des European Breast Guidelines Committees zeigen, dass individuell angepasste Therapien, inklusive moderner Narbentherapien, gezielter Bewegungstherapie und psychologischer Betreuung, die Wahrscheinlichkeit für ein zufriedenstellendes Langzeitergebnis massiv steigern. Insbesondere die Integration verschiedener Fachdisziplinen hat sich als Schlüssel für die Minimierung chronischer Beschwerden, Narbenproblematiken und Gewebeveränderungen erwiesen.
Des Weiteren belegen wissenschaftliche Untersuchungen, dass regelmäßige, strukturiert geplante Nachsorgetermine mit spezialisierten Teams die langfristige Zufriedenheit deutlich verbessern. Frühe Interventionen bei kleineren Problemen verhindern größere Folgeschäden, sichern die Formstabilität und tragen zur erneuten Vertrauensbildung in die Behandlung bei.

Die Evidenz zeigt deutlich auf, dass eine kontinuierliche, multidisziplinäre Betreuung die Erfolgsquote nach der Entfernung der Brustimplantate erheblich steigert. Mit einer langfristigen Strategie, die auf wissenschaftlich fundierten Prinzipien basiert, lassen sich nicht nur physiologische Verbesserungen erzielen, sondern auch die seelische Balance der Patientinnen nachhaltig fördern, was die Gesamtzufriedenheit maßgeblich erhöht.
Fazit: Investition in die Zukunft der Brustgesundheit
Die langfristige Betreuung nach der Entfernung von Brustimplantaten ist wesentlich, um die erzielten Ergebnisse zu sichern und mögliche Spätfolgen zu minimieren. Eine evidence-based Nachsorge, verfolgbar durch modernste medizinische Verfahren und eine interdisziplinäre Zusammenarbeit, ermöglicht dauerhaft stabile Brustformen, minimiert Komplikationen und trägt zu einem positiven Körpergefühl bei. Die Unterstützung durch die AOK in Form von gezielten Nachsorgeprogrammen macht diese nachhaltige Betreuung für Patientinnen in Österreich zugänglich und erleichtert einen sicheren, dauerhaften Weg zurück zu Wohlbefinden und Selbstvertrauen.